Schon zahlreiche Kontaktlinsen-Typen wurden für die Versorgung von Keratokonus entwickelt. Am häufigsten verwendet man heute sauerstoffdurchlässige formstabile Speziallinsen. Sie zeichnen sich durch folgende Eigenschaften aus:
- Ausgleich der bei Keratokonus auftretenden Kurzsichtigkeit und des entstehenden Astigmatismus
- Optimale Versorgung des Auges mit Sauerstoff. Denn die Hornhaut wird auch durch das Material der Speziallinsen hindurch versorgt.
- Einfache Handhabung der Speziallinsen (Aufsetzen, Herausnehmen, Pflegen)
- Möglichkeit von individuellen, „maßgeschneiderten“ Formen, passend für jeden Keratokonus-Patienten.
Die Versorgung von Keratokonus-Augen durch Speziallinsen erfordert große Sorgfalt und viel Erfahrung. Regelmäßige Verlaufskontrollen, manchmal auch häufige Sitzmodifikationen der Speziallinsen sind nötig, um evtl. Formänderungen der Hornhaut rechtzeitig zu erfassen, bzw. darauf zu reagieren.
Folgende Kontaktlinsen-Typen kommen zur Anwendung:
- Formstabile Kontaktlinsen
- Grenzlimbale Kontaktlinsen
- Miniskleral- oder Sklerallinsen
- Huckepack-Systeme (weiche Trägerlinse, darüber eine formstabile Korrektionslinse)
- Individuelle weiche Kontaktlinsen
- Weiche Kontaktlinsen mit „hartem“ Kern
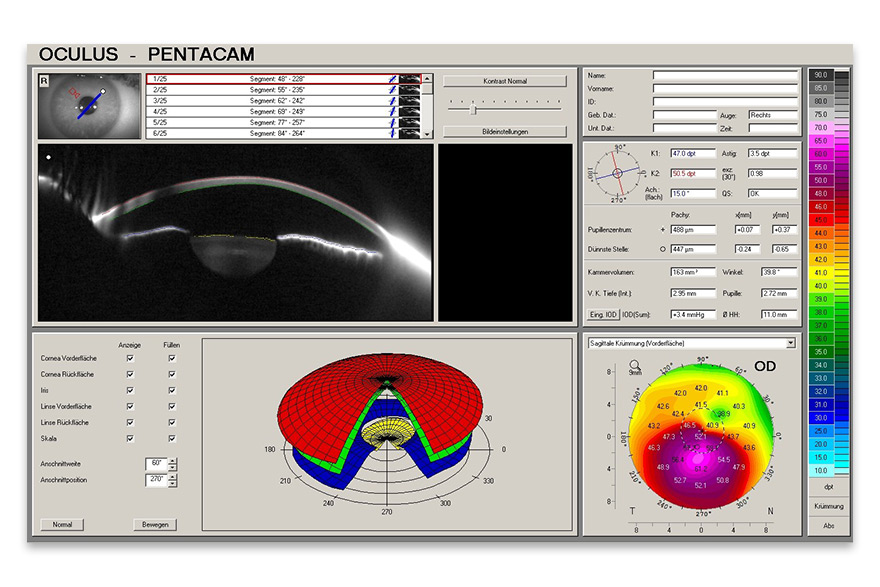
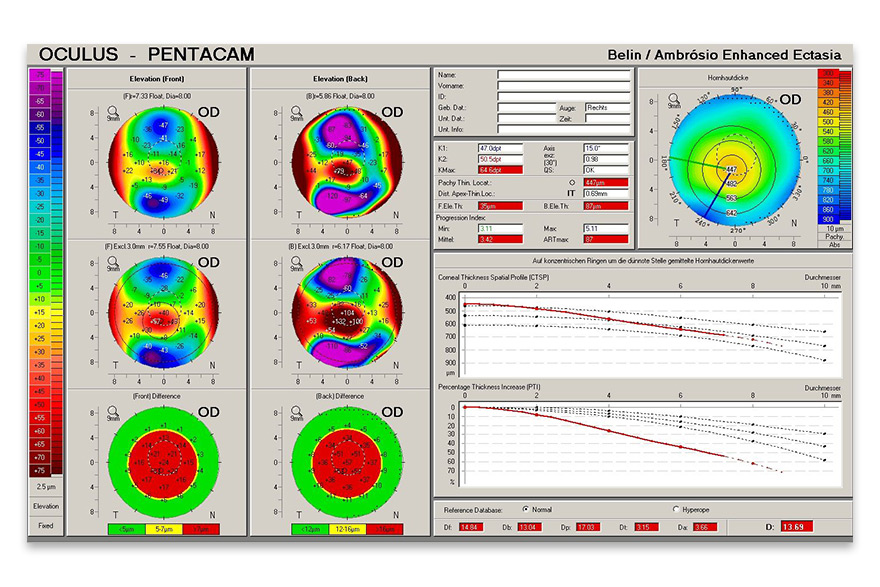
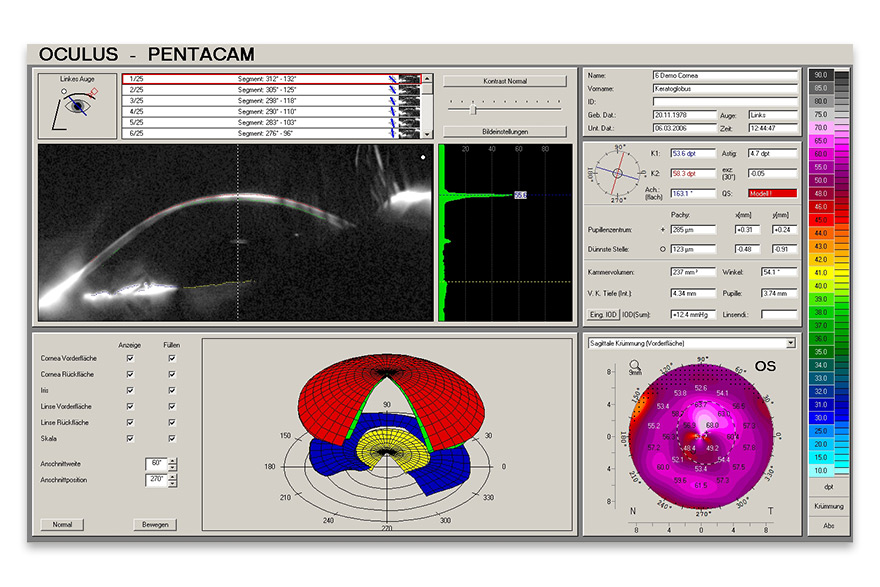
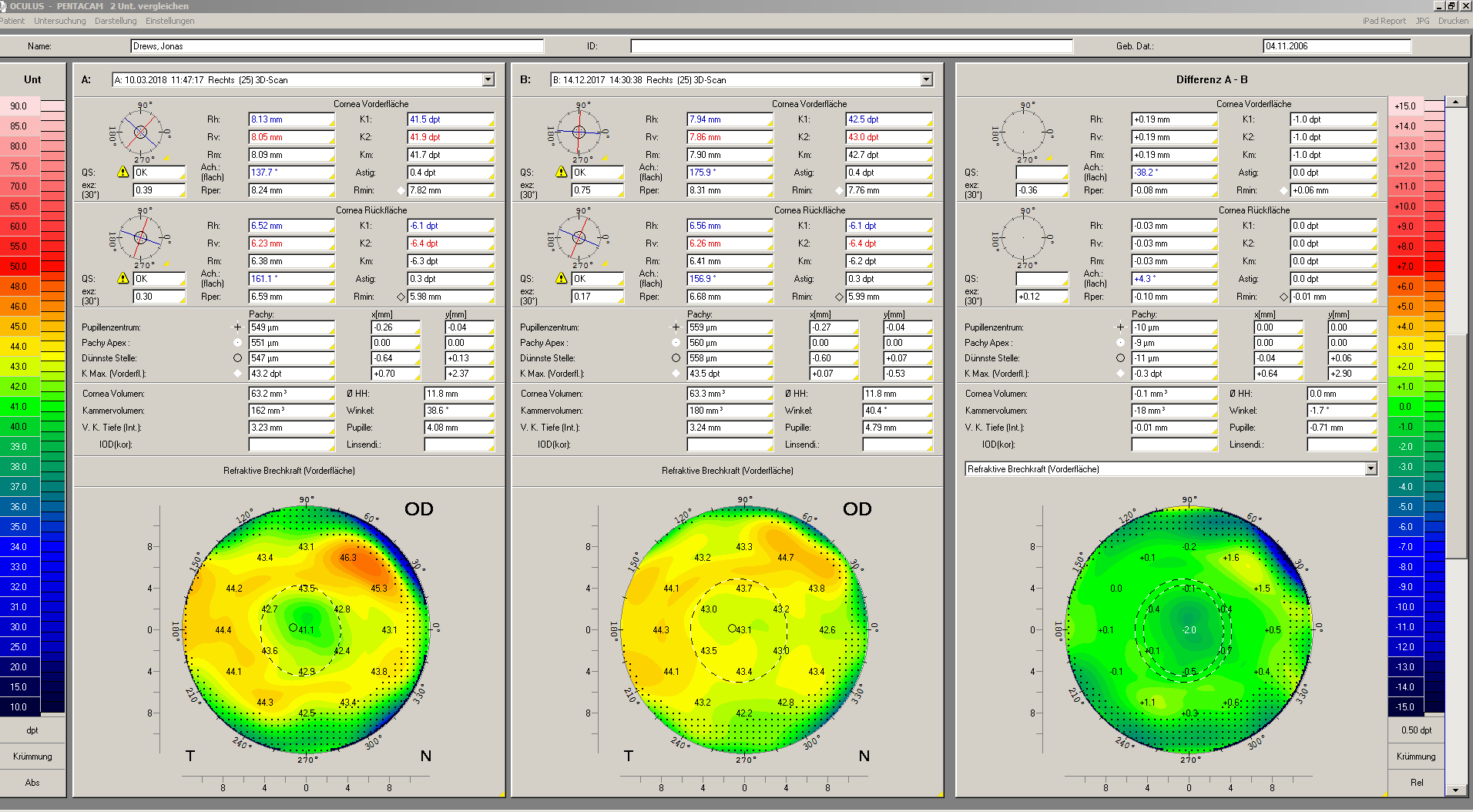
Alle Kontaktlinsen-Typen können sphärisch, torisch, quadrantenspezifisch, asymmetrisch, mit dezentrierter Optik o. ä. gestaltet sein, individuell eben, ganz nach der Form des Auges. Die besondere Herausforderung für uns liegt darin, festzulegen, welches Kontaktlinsen-Design für welches Auge „das Richtige“ ist. Die diversen Eigenschaften der einzelnen Geometrien sind dabei ausschlaggebend. Grundlage ist die Augenform. Erst seit einigen Jahren ist es möglich, aus einer Vielzahl von Kontaktlinsen-Formen zu wählen. Mit dem Einzug einer neuen Messtechnik, der Videotopometrie, Ende der 80er Jahre und stetigen Weiterentwicklungen lässt sich die Hornhaut heute viel exakter vermessen als früher. Die so gewonnenen Informationen lassen sich vielfach in Fertigungsdaten für das Kontaktlinsen-Design umrechnen.
Detailgenaue Kontaktlinsenanpassung: Viel mehr als nur Topografie
Doch Vorsicht! Eine bunte topografische Aufnahme der Hornhaut (vgl. topografische Darstellung der Landschaft) liefert noch lange nicht die gewünschte Kontaktlinsen-Form. Trotz hilfreicher Computer-Simulationen müssen physiologische Komponenten wie Tränenqualität, Lidstellung, aber auch das Sitzverhalten in Abhängigkeit des Liddrucks, der Lidspalte und des Pupillendurchmessers berücksichtigt werden. Weiterhin spielen die Sehanforderungen im Alltag bzw. im Beruf eine wichtige Rolle. Insgesamt gibt es heute deutlich mehr Optionen, eine Kontaktlinsen-Versorgung individuell zu gestalten: Sei es durch die Auswahl der Kontaktlinsen-Form – wie beschrieben – oder mittels Verwendung des geeigneten Materials, aus dem die Kontaktlinse hergestellt wird.
Maßgeschneiderte Kontaktlinsen: Abstimmung von Materialien mit Tränenfilm-Qualität
Je nach Qualität und Quantität des Tränenfilms kommen unterschiedliche Materialien zum Einsatz. Basis ist ein Kunststoff -ähnlich Plexiglas -, der mit Fluor und Silikon verfeinert wird. Dadurch wird das Material sauerstoffdurchlässig und leicht flexibel. Je nach Konzentration der verwendeten Rohstoffe ergeben sich die unterschiedlichen Eigenschaften, wie Benetzbarkeit (Fähigkeit, dass Flüssigkeit, hier Tränenfilm, an der Oberfläche haftet), Sauerstoffdurchlässigkeit, Oberflächenhärte, Formstabilität und Nutzungsdauer, um nur die Wichtigsten zu nennen.
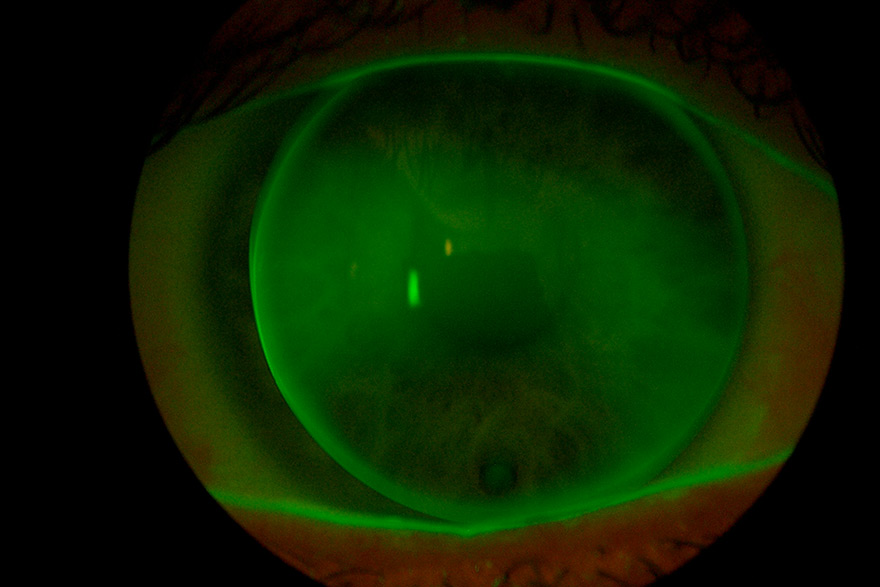
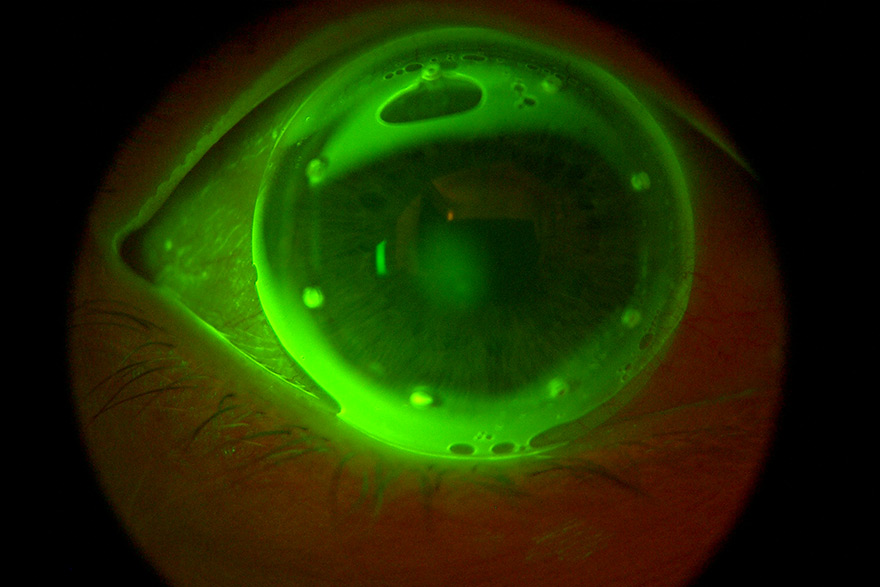
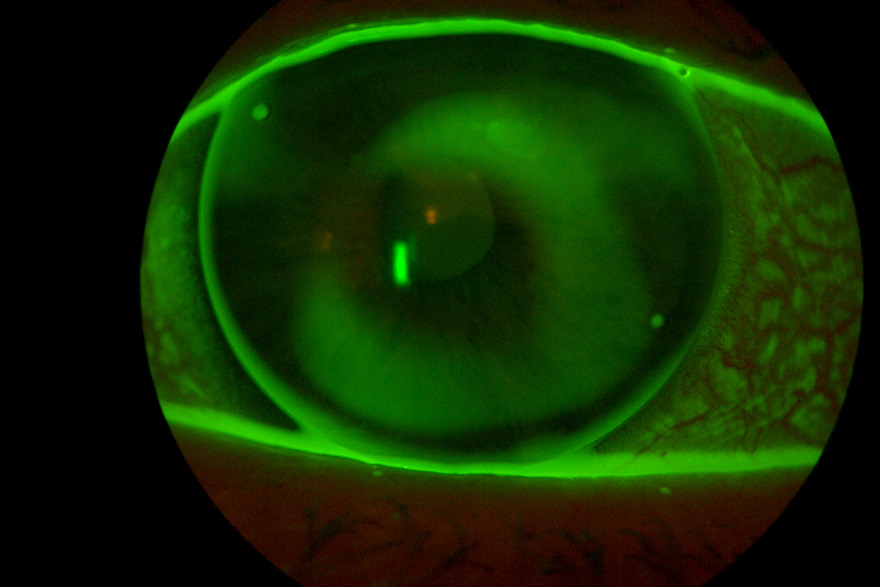
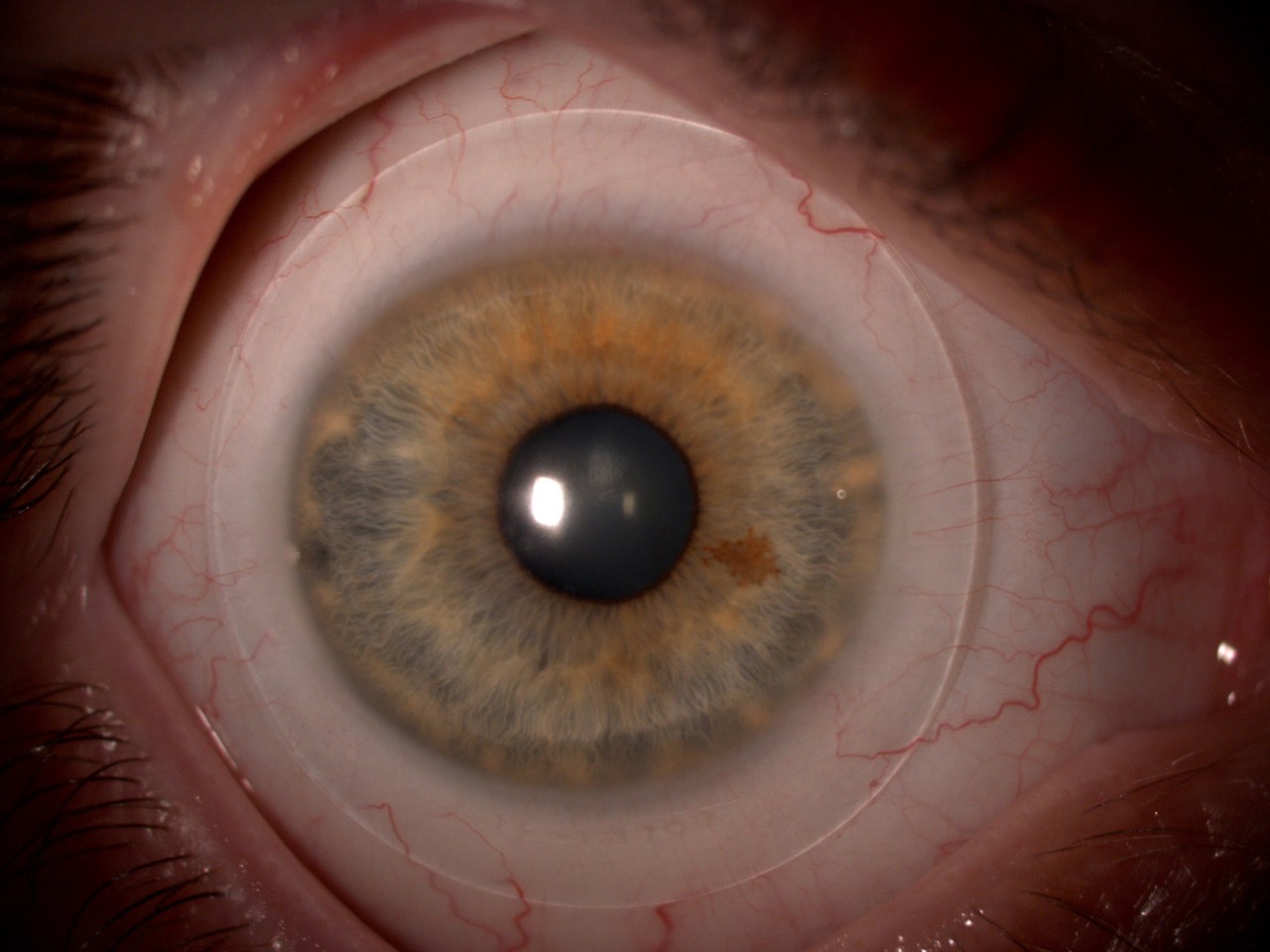


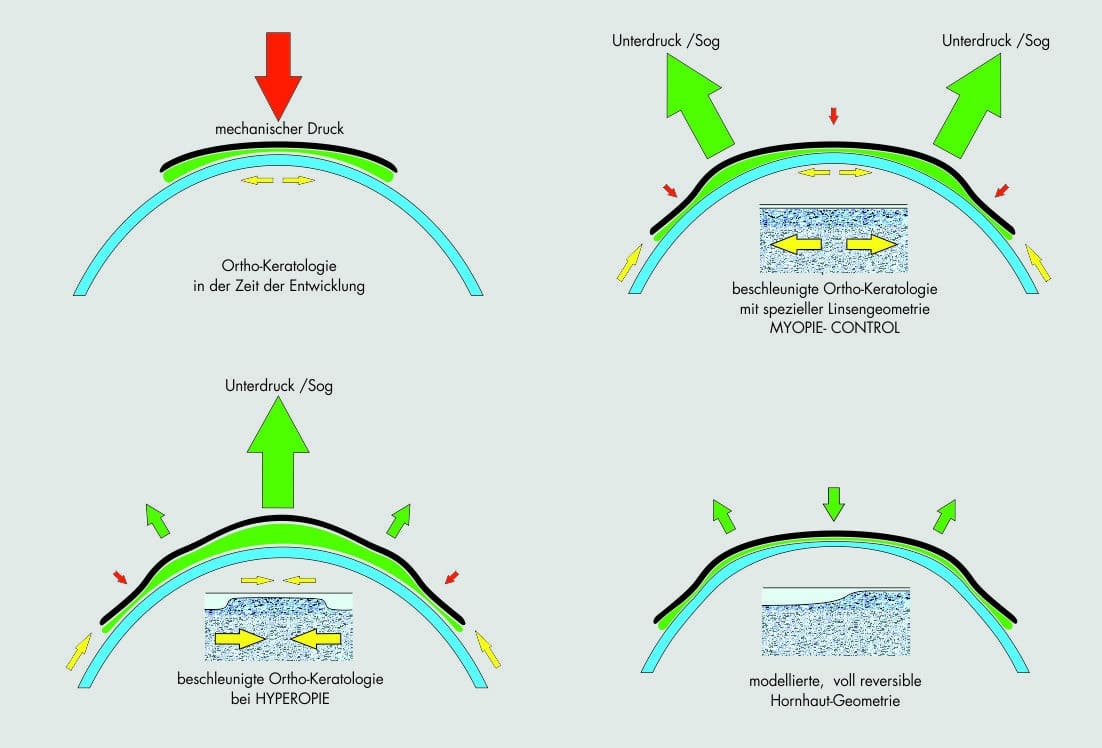
 Eine rapide Verbesserung der Sehleistung tritt normalerweise innerhalb der ersten paar Tage und Wochen ein. Eine Stabilisierung erfolgt dann über die nächsten Monate. Haben sich die neuen Werte einmal stabilisiert, so wird die verbesserte Sehfähigkeit durch Maßhalte-Linsen aufrechterhalten, die so über Nacht getragen werden, wie es zur Erhaltung gewünscht wird. Wird die Ortho-K Anpassung abgesetzt, werden nach ungefähr 2 Wochen die Stärkenwerte vor der Anwendung erreicht. Um während der Übergangsphase ein gutes Sehen sicherzustellen, sind verschiedene Möglichkeiten der Korrektur denkbar, bis die Hornhaut ihre ursprüngliche Form wieder eingenommen hat.
Eine rapide Verbesserung der Sehleistung tritt normalerweise innerhalb der ersten paar Tage und Wochen ein. Eine Stabilisierung erfolgt dann über die nächsten Monate. Haben sich die neuen Werte einmal stabilisiert, so wird die verbesserte Sehfähigkeit durch Maßhalte-Linsen aufrechterhalten, die so über Nacht getragen werden, wie es zur Erhaltung gewünscht wird. Wird die Ortho-K Anpassung abgesetzt, werden nach ungefähr 2 Wochen die Stärkenwerte vor der Anwendung erreicht. Um während der Übergangsphase ein gutes Sehen sicherzustellen, sind verschiedene Möglichkeiten der Korrektur denkbar, bis die Hornhaut ihre ursprüngliche Form wieder eingenommen hat. 

 Nach einem eingehenden Beratungssgespräch mit Ihnen als Eltern und auch dem Kind entscheiden wir uns gemeinsam für den passenden Kontaktlinsentyp. Die Entscheidung für formstabile oder weiche Kontaktlinsen ist abhängig vom Einsatzgebiet. Darüber hinaus erfahren die Kontaktlinsen-Neulinge, wie man die Kontaktlinsen auf das Auge aufsetzt, wie Kontaktlinsen richtig gereinigt und aufbewahrt werden und wie lange man Kontaktlinsen täglich tragen darf. Der regelmäßige Qualitätscheck garantiert, dass Augen, Linsen und Pflegemittel auch nach Wochen und Monaten noch optimal zusammenpassen. Das Aufsetzen der Kontaktlinsen ist ein Kinderspiel und braucht nur wenige Sekunden. Auch die Reinigung und Pflege kann nach erfolgter Anleitung bedenkenlos in Kinderhände übergeben werden. Bei Kleinkindern sollte man, wie auch beim Zähneputzen, ruhig ein Auge darauf haben, dass der Nachwuchs auch die Anleitung einhält.
Nach einem eingehenden Beratungssgespräch mit Ihnen als Eltern und auch dem Kind entscheiden wir uns gemeinsam für den passenden Kontaktlinsentyp. Die Entscheidung für formstabile oder weiche Kontaktlinsen ist abhängig vom Einsatzgebiet. Darüber hinaus erfahren die Kontaktlinsen-Neulinge, wie man die Kontaktlinsen auf das Auge aufsetzt, wie Kontaktlinsen richtig gereinigt und aufbewahrt werden und wie lange man Kontaktlinsen täglich tragen darf. Der regelmäßige Qualitätscheck garantiert, dass Augen, Linsen und Pflegemittel auch nach Wochen und Monaten noch optimal zusammenpassen. Das Aufsetzen der Kontaktlinsen ist ein Kinderspiel und braucht nur wenige Sekunden. Auch die Reinigung und Pflege kann nach erfolgter Anleitung bedenkenlos in Kinderhände übergeben werden. Bei Kleinkindern sollte man, wie auch beim Zähneputzen, ruhig ein Auge darauf haben, dass der Nachwuchs auch die Anleitung einhält.
